Sindrome Metabolica: tutto quel che c’è da sapere…
Perché non dimagrisco? Ho la pancia, si sono allargati i fianchi e il collo… mangio poco e non riesco a dimagrire… dimagrisco ovunque tranne la pancia.
Sindrome Metabolica: cos’è?
Metabolismo deriva da un termine greco che significa mutazione. In medicina, indica quella serie di trasformazioni chimiche che avvengono all’interno dell’organismo consentendo di produrre e utilizzare l’energia della quale abbiamo bisogno per vivere.
Con il nome di Sindrome Metabolica vengono indicati un insieme di fattori di rischio di origine metabolica, quali obesità, ipertensione e alterazione dei grassi (dislipidemia) che aumentano la possibilità di sviluppare malattie cardiovascolari, ictus e diabete.
La sindrome metabolica è una condizione largamente diffusa nella popolazione e il rischio di sviluppare la sindrome cresce con l’aumentare dell’età.
Una sindrome è un insieme di segni e sintomi associati ad un cattivo funzionamento o disfunzione di un meccanismo del corpo umano. Questi sintomi sono dunque un quadro di riferimento in cui si possono sviluppare malattie e non la causa della malattia.
L’importanza del giro vita
La misurazione della circonferenza della vita divide le persone sovrappeso in due gruppi: i soggetti con la forma a mela (obesità androide) hanno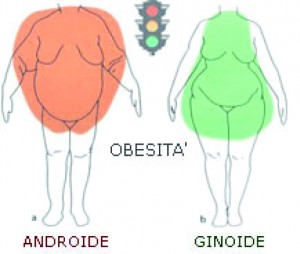 la maggior parte del grasso corporeo intra addominale che avvolge intestino stomaco e al petto e sono i soggetti a rischio di sviluppare malattie legate alla obesità.
la maggior parte del grasso corporeo intra addominale che avvolge intestino stomaco e al petto e sono i soggetti a rischio di sviluppare malattie legate alla obesità.
La forma a pera (obesità ginoide) tipicamente femminile, si caratterizza per una distribuzione delle masse adipose nella metà inferiore dell’addome, nelle regioni glutee ed in quelle femorali.
Nell’obesità ginoide il grasso è presente soprattutto nel compartimento sottocutaneo, con conseguente elevato rapporto tra grasso superficiale e profondo.
Nel 2001, l’Istituto della Salute degli Stati Uniti (www.nih.gov, National Cholesterol Educational Program, Adult Treatment Panel III) ha proposto una semplice serie di criteri diagnostici tutt’ora in vigore basati su comuni misure cliniche comprendenti:
- circonferenza del giro vita,
- trigliceridi,
- colesterolo HDL,
- pressione arteriosa
- glicemia a digiuno.
La presenza di alterazioni di 3 di queste 5 misure costituisce una diagnosi di sindrome metabolica.
I criteri diagnostici per la sindrome metabolica sono i seguenti:
- Obesità addominale: circonferenza del giro vita maggiore o uguale a 102 cm negli uomini e 88 cm nelle donne
- Ipertrigliceridemia: maggiore o uguale a 150 mg/dl
- Ridotti livelli di colesterolo HDL: minore di 40 mg/dl negli uomini e di 50 mg/dl nelle donne;
- Ipertensione arteriosa: maggiore o uguale a 130 mmHg per la pressione massima ed 85 mmHg per la pressione minima;
- Glicemia alta a digiuno: maggiore o uguale a 100 mg/dl
Ci sono altre situazioni associate alla sindrome metabolica come la tendenza a stati che favoriscano lo sviluppo di trombosi o di infiammazioni.
Ma ci si sente male?
Va detto poi che quanto sopra descritto di solito non viene vissuto in modo tale da mettere in allarme la persona coinvolta. Infatti, la maggior parte dei soggetti colpiti si sente bene e non presenta sintomi particolari, ciò nonostante queste persone hanno un maggiore rischio di sviluppare gravi malattie come il diabete le patologie cardiovascolari soprattutto se in presenza di una storia familiare positiva. In questi casi è necessario modificare le proprie abitudini alimentari, eliminare il fumo di sigarette, praticare una corretta attività fisica.
Quant’è diffusa la sindrome metabolica?
La sindrome metabolica è molto diffusa nelle società industrializzate. Per esempio la prevalenza della sindrome metabolica in campioni di popolazione provenienti da diverse regioni Italiane con età ? 20 anni varia tra il 22 e il 28%, ma dopo i 50 anni si hanno percentuali intorno al 30% nei maschi e al 35-40% nelle femmine. Questo può essere attribuito per larga misura al sovrappeso, in particolare all’obesità addominale e all’inattività fisica.
Sotto accusa dunque alcuni fattori ambientali, quali l’inattività fisica, una dieta ad alto contenuto di carboidrati, e fattori genetici, per definizione non modificabili. Sebbene il meccanismo patogenetico non sia pienamente conosciuto, la causa scatenante sembra essere l’insulino-resistenza.
Sindrome metabolica e insulino-resistenza
Vediamo di che si tratta. Normalmente i livelli di glucosio nel sangue sono mantenuti entro uno stretto intervallo fra i 60 e i 100 mg/dl. Questo equilibrio è regolato soprattutto dagli ormoni del pancreas ed in particolare dall’insulina.
Se aumenta lo zucchero del sangue il pancreas mette in circolo l’insulina che facilita il trasporto e l’utilizzazione del glucosio da parte dei tessuti periferici (in particolar modo il fegato, i muscoli scheletrici e il tessuto adiposo).
Più aumenta rapidamente la glicemia e più insulina viene prodotta. Un caffè zuccherato o un cucchiaio di miele fanno impennare la glicemia e, a seguire, l’insulina. Viceversa un pane integrale tostato o degli spaghetti al dente fanno aumentare la glicemia lentamente senza innalzare troppo l’insulina.
Per rendere un’immagine semplice pensiamo all’insulina come ad una chiave che apre la serratura delle cellule per farvi entrare lo zucchero che verrà utilizzato come benzina per le caldaie delle cellule stesse. Se arrivano grandi quantità di insulina la serratura si “spana” e ne servono livelli sempre più alti per far entrare lo zucchero.
Una persona normale in due ore riesce a riportare a livelli di norma sia l’aumento della glicemia dovuta alla assunzione di carboidrati che i livelli di insulina correlati. Oltre agli effetti sul “governo” dei livelli di glicemia (omeostasi glicemica), inoltre, l’insulina regola la crescita cellulare, favorisce la sintesi dei carboidrati, dei grassi, delle proteine e regola infine l’espressione di numerosi geni.
Troppa insulina fa aumentare i grassi
Alti e persistenti livelli di insulina fanno dunque aumentare i grassi che si depositano a livello viscerale (pancia, torace, sistema vascolare).
Ricapitolando: l’insulino-resistenza è una condizione caratterizzata da una diminuzione degli effetti biologici dell’insulina per cui servono quantità sempre più elevate di insulina per far utilizzare il glucosio dalle cellule.
Un eccesso di zuccheri semplici (cose dolci zuccherate) assunti a digiuno libera alti livelli di insulina che persistendo nel sangue trasformano lo zucchero che non viene utilizzato in grasso di deposito (trigliceridi e grasso addominale.)
Sindrome Metabolica: la correlazione tra i fattori di rischio
Tutti i fattori associati alla sindrome metabolica sono tra loro correlati. L’obesità e la mancanza di esercizio fisico favoriscono l’insorgere dell’insulino-resistenza. Quest’ultima ha effetti negativi sul metabolismo dei grassi, determinando aumento del colesterolo cattivo LDL e dei trigliceridi, diminuendo invece i livelli di colesterolo buono HDL.
Ma non è finita qui: l’insulino-resistenza, inoltre, modifica l’equilibrio dei meccanismi della coagulazione del sangue a favore del rischio di trombosi, contribuendo anche attraverso questo meccanismo all’aterosclerosi precoce e all’instabilità delle placche di grasso nelle arterie.
All’insulino-resistenza è associata anche un’aumentata incidenza di trombosi cardiovascolare e ictus. La sodio-ritenzione causata dall’iperinsulinismo porta ad un aumento pressorio che può evolvere in ipertensione arteriosa. In ultima analisi quindi l’iperglicemia cronica può determinare danno vascolare e d’organo, specie a livello renale nonché l’insorgenza di diabete.
Come valutare l’insulino-resistenza
Per identificare un soggetto insulino-resistente sono comunemente utilizzati parametri clinici, ma è necessario integrare il dato clinico con esami di laboratorio. Ciò al fine di identificare, nella popolazione a rischio, soggetti su cui intraprendere strategie di prevenzione primaria.
Gli esami di laboratorio comunemente utilizzati includono:
- Glicemia: la quantità di glucosio nel sangue venoso a digiuno è compresa tra 60-110mg/dl. Nel caso in cui questi valori fossero alterati è possibile effettuare un test da carico orale di glucosio (oGTT).
- Profilo lipidico: comprende il dosaggio dei trigliceridi, HDL, LDL e colesterolo totale.
Altri esami di laboratorio:
- Insulina a digiuno e dopo una colazione dolce: l’insulino-resistenza è caratterizzata da un aumento persistente dell’insulinemia
- hsPCR (Proteina C Reattiva ad alta sensibilità): livelli aumentati documentano uno stato pro-infiammatorio cronico subclinico associato ad aterosclerosi
- sd-LDL: le lipoproteine LDL piccole e dense sono, insieme ad elevati livelli di VLDL e trigliceridi, un fattore di rischio aterogeno di formazione di placche di grasso nelle arterie.
Sindrome Metabolica: curarla cambiando lo stile di vita
L’obiettivo primario della cura della sindrome metabolica è la riduzione del rischio di malattia aterosclerotica clinica. Quindi gli interventi di prima linea sono finalizzati a ridurre i principali fattori di rischio:
- riduzione della pressione arteriosa
- aumento della sensibilità insulinica
- riduzione dei livelli di trigliceridi e colesterolo LDL
Per raggiungere tali obiettivi il primo e più prezioso intervento è certamente il cambiamento dello stile di vita, inteso principalmente come perdita di peso nei soggetti obesi o in sovrappeso, aumento dell’attività fisica e controllo della dieta aterogenica, capace cioè di iniziare o accelerare un processo di formazione di grassi depositati nelle arterie.
La terapia farmacologica è riservata ai casi in cui il cambiamento dello stile di vita non risulta sufficiente ed è rivolta a controllare le condizioni associate alla sindrome metabolica quali ipertensione, dislipidemie, iperglicemia.
Le Fonti
NOTA: Questo articolo è basato su una ricerca che utilizza le fonti qui citate oltre all’esperienza di Lab Tests Online.
Thomas, Clayton L., Editor (1997). Taber’s Cyclopedic Medical Dictionary. F.A. Davis Company, Philadelphia, PA [18th Edition].
Pagana, Kathleen D. & Pagana, Timothy J. (2001). Mosby’s Diagnostic and Laboratory Test Reference 5th Edition: Mosby, Inc., Saint Louis, MO.
(2003 March 03, Reviewed). Metabolic Syndrome [17 paragraphs]. Cleveland Clinic Health
Information Center [On-line information]. Metabolic Syndrome [13 paragraphs]. American Heart
Association [On-line information].
Blackburn, G. and Bevis, L. (2003 September 12, Updated). The Obesity Epidemic: Prevention and Treatment of the Metabolic Syndrome [95 paragraphs]. [On-line CME].
The Metabolic Syndrome, American Diabetes Association
Centers for Disease Control — Overweight and Obesity
The President’s Council on Physical Fitness and Sports The Practical Guide: Identification, Evaluation, and Treatment of Overweight and Obesity in Adults
Better Health Information for Better Nutrition — Food and Drug Administration
National Institute of Diabetes & Digestive & Kidney Disorders/Nutrition Center for the Study of Nutrition Medicine — Beth Israel Deaconess Medical Center/Harvard
Medical School, Boston, MA (George L. Blackburn, MD, PhD, Director)
Boston Obesity/Nutrition Research Center
sinfarma.it/materiali/lasindromemetabolica1.pdf
Steps to a Healthier US Initiative.



